
A epilepsia é uma disposição neurológica recorrente, atingindo aproximadamente uma em cada cem pessoas. A doença é discernida pela eventualidade de crises epilépticas, que se reprisam a intervalos variáveis. Essas crises são ocorrências clínicas de uma descarga anormal de neurônios, que são as células que compõem o cérebro.
“ É uma alteração temporária e reversível do funcionamento do cérebro, que não tenha sido causada por febre, drogas ou distúrbios metabólicos. Durante alguns segundos ou minutos, uma parte do cérebro emite sinais incorretos, que podem ficar restritos a esse local ou espalhar-se. Se ficarem restritos, a crise será chamada parcial; se envolverem os dois hemisférios cerebrais, generalizada. Por isso, algumas pessoas podem ter sintomas mais ou menos evidentes de epilepsia, não significando que o problema tenha menos importância se a crise for menos aparente.”
As crises epiléticas podem ser motivadas ou desencadeadas por distintos e inúmeros fatores, tanto que existe para cada elemento de causa uma nomenclatura. Para a ABE (Associação Brasileira de Epilepsia), a crise epilética:
“[…] é definida como a ocorrência transitória de sinais e/ou sintomas devido a uma atividade neuronal síncrona ou excessiva no cérebro. Esses sinais ou sintomas incluem fenômenos anormais súbitos e transitórios tais como alterações da consciência, ou eventos motores, sensitivos/sensoriais, autonômicos ou psíquicos involuntários percebidos pelo paciente ou por um observador.”
A ABE determina a existência de três gêneros de crises epiléticas: crises epiléticas provocadas, crises epiléticas não provocadas e crises epiléticas reflexas.
Crises epiléticas provocadas
Conhecidas também por crises sintomáticas agudas são as crises ocasionadas por disposições agudas e transitórias, tais como alterações sistêmicas, metabólicas ou tóxicas, ou lesões ao SNC (Sistema Nervoso Central), por exemplo: infecções, traumas cranianos, AVC, hemorragias intracerebrais, intoxicações ou abstinência aguda de álcool.
Para determinar uma crise epiléptica como provocada, é necessário ter uma associação temporal vinculada ao acometimento agudo. Vale ressaltar que o intervalo entre o acometimento e a crise pode alterar de acordo com o subtipo. Existem quatro subtipos de crises epiléticas provocadas, são elas:
Crise provocada por infecção
As crises ocorrem nos primeiros sete dias após a infecção do sistema nervoso central, por um acidente vascular cerebral, um traumatismo craniano ou por uma esclerose múltipla.
Crise provocada por hemorragias agudas
As crises transcorrem na presença de hemorragias agudas das malformações arteriovenosas.
Crise provocada pelo HIV
As crises são ocasionadas no decorrer da fase aguda ou pelas alterações metabólicas graves durante a infecção por HIV.
Crise provada pelo tratamento de neurocisticercose
As crises ocorrem durante o tratamento de neurocisticercose (presença do parasita (solitária) na fase transicional ou degenerativa), ou por um abscesso cerebral.
Crises epiléticas não-provocadas
É característico o isolamento ou o agrupamento de manifestações em um período de 24 horas, que acontecem na exiguidade de um componente precipitante ou e em uma pessoa sem histórico prévio compatível com epilepsia. Reforçamos que, o termo não-provocada segundo o ABE é muitas vezes determinado como impreciso, pois é difícil reconhecer se houve regiamente ou não de um fator precipitante.
Estima-se que a chance de novas crises após uma primeira crise não-provocada está em torno de 33% a 50%.
Crises epilépticas reflexas
A crise é intitulada reflexa quando a sua ocorrência está notoriamente intrínseca a um estímulo externo ou uma atividade do indivíduo. Os estímulos e as atividades podem ser classificados como simples ou elaborado.
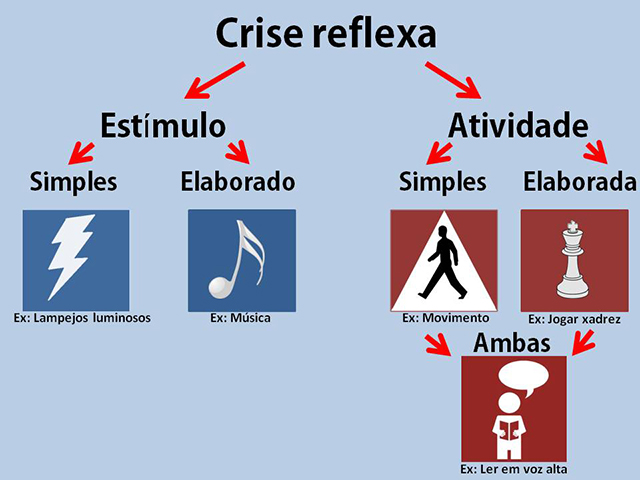
Tipos de ocorrências da crise epiléptica reflexa – Imagem por Saudável e Feliz
Síndrome epiléptica
A definição para a síndrome epilética é dada como um transtorno epilético caracterizado por um conjunto de sinais e sintomas que frequentemente ocorrem juntos. Os sinais e sintomas podem ser de dois aspectos:
Aspectos clínicos
Histórico clínico da pessoa;
Tipos de crises;
Modos de ocorrência das crises;
Fatores neurológicos;
Fatores psicológicos.
Aspectos detectados pelos exames
Eletroencefalograma;
Tomografia;
Ressonância.
Sintomas da epilepsia
Conforme foi mencionado, existem vários tipos de crises epilépticas, e para cada tipo há sintomas e sinais específicos. De um modo geral os principias sintomas da epilepsia são:
Torpor;
Lapsos de atenção;
Perda da consciência;
Contrações musculares e movimentos involuntários;
Convulsões;
Sialorréia;
Distorção perceptiva.
Diagnóstico e o tratamento para epilepsia
Diagnóstico
Os especialistas recorrem a anamnese, aos exames de imagem e os exames funcionas para diagnosticar a mazela.
Anamnese
É a história da pessoa que sofre de epilepsia. O médico também pode recorrer aos familiares para obter mais informações sobre os aspectos e características da crise.
Exames de imagem
Os exames de imagem utilizados são:
Tomografia computadorizada;
Ressonância magnética.
Exames funcionais
Eletroencefalograma;
Holter cerebral.

Tratamento
O tratamento é realizado por intermédio de medicamentos que visam impedir as descargas elétricas cerebrais anormais, as quais produzem as crises epilépticas. Atenção! Devido às crises serem totalmente ocasionais e imprevisíveis, a pessoa que sofre de epilepsia deve tomar o medicamento paulatinamente, e não apenas nas ocasiões de desencadeamento das crises. O tratamento é extenso e exige muito controle e determinação.
O acompanhamento médico regrado se faz necessário, para que se possa receitar a quantidade de remédios de acordo com a necessidade da pessoa. Não existe um tratamento genérico, o especialista deverá estruturar a abordagem medicamentosa no individual.
O risco de recorrência das crises epilépticas
Os pesquisadores definiram um grau de risco de recorrência para as pessoas que tiveram uma ou mais crises. É estimado que o risco de recorrência de uma pessoa que teve duas crises não-provocadas voltar a ter crises epilépticas está em torno de 60% a 90%.
“Quando a primeira crise epilética ocorre, o médico está diante de um dilema: iniciar imediatamente uma medicação antiepiléptica ou aguardar até que o indivíduo apresente uma próxima crise. Como tentativa de responder a esse confronto.”
Um grupo de pesquisadores britânicos realizou um estudo multicêntrico chamado por eles de MESS – Multicenter Trial for Early Eplepy and Single Seizures (Ensaio Multicêntrico para Avaliar Crises Epilépticas Iniciais e Crise Epiléptica Única). Através desse estudo foi constatado que após a primeira crise, quando recorria aos medicamentos antiepilépticos o número de crises subsequentes era reduzido para apenas dois anos.
Recomendações para as pessoas epilépticas
É possível evitar algumas situações que desencadeiam convulsões, se você sofre de epilepsia evite:
Dormir pouco;
Bebidas alcoólicas;
Ficar em ambientes com luzes estroboscopias;
O estresse.
É recomendável também que as pessoas epilépticas evitem cozinhar, todavia, caso não for possível de preferência por utilizar as bocas de trás do fogão. Quando for cozinhar opte pelo não consumo de alimentos que precisam ser fritos ou cozidos. Evite nadar em rios, represas ou mares, pois quando ocorre uma crise o socorro é muito dificultoso. Em relação à condução de veículos existe uma legislação que sinaliza como e quando as pessoas que sofrem de epilepsia podem dirigir.
Recomendações para os expectadores de uma crise epiléptica
É demasiadamente recorrente, os expectadores entrarem em pânico, colocando em risco a vida do epiléptico! Veja como se comportar ao detectar uma pessoa tendo uma crise:
Não tente parar a crise (não segure os braços e as pernas);
Afaste qualquer objeto que possa ferir a pessoa;
Não coloque nada na boca dela;
Deite a pessoa de lado para que ela não se engasgue com a saliva e consiga respirar melhor;
Afrouxe as roupas (gravatas, botões apertados e etc);
Coloque algo macio de baixo da cabeça;
É de suma importância tranquilizar a pessoa após a crise (acalme-a e se for possível acompanhe-a até o seu destino).
O suporte e o acolhimento após a crise são de grande valia, pois as pessoas que sofrem de epilepsia se sentem envergonhadas e entristecidas pelo episódio ocorrido.
Existe a cura para epilepsia?
Os especialistas informam que uma pessoa que teve um diagnóstico de epilepsia sempre terá mais chances de ter novas crises futuras. Portanto, o termo “cura” para epilepsia seria segundo eles inadequado. Eles se sentem mais confortáveis em utilizar o termo: epilepsia resolvida. Esse termo só é aplicado para a pessoa que passou por um período de pelo menos dez anos sem crise e que no mínimo cinco anos desses dez, sejam sem o uso de medicamentos antiepilépticos.
O acompanhamento médico e o conhecimento são os melhores aliados para quem sofre de epilepsia. Não negligencie a sua saúde, após o desencadeamento de uma crise procure um médico! Cuide-se.














0 Comments
Postar um comentário